Etiquetas
#pandemia #COVID-19 #triaje #toma de decisiones #comorbilidades #cuidados paliativos #Dolor crónico #Neurocirugía #Síndrome de Fracaso de Cirugía Espinal Lumbar #anestesia espinal unilateral #dosis mínima #lateralización #cirugía traumatológica ambulatoria #nervio pudendo #neuralgia #radiofrecuencia pulsada; ultrasonido. #dolor #dolor neuropatico #topiramato #dolor agudo postquirúrgico #dolor incisiona #anestesia #niños #dolor agudo #dolor quirurgico #modelos y teorias #enfermeria #noticias #Investigación en Servicios de Salud #Rehabilitación #ansiedad #emociones #miedo #tristeza #Parche #Buprenorfina #Fentanilo #problemas sociales #síndrome pediátrico inflamatorio multisistémico #fibromialgia #narrativas #experiencia #Afrontamiento #estados emocionales #dolor de espalda #Cuidado paliativo #opioidesRevista El Dolor 66 | Diciembre 2016 - Año 26 | Originales
Revisión Teórica de las Estrategias de Afrontamiento (Coping) según el Modelo Transaccional de Estrés y Afrontamiento de Lazarus & Folkman en Pacientes Quirúrgicos Bariátricos, Lumbares y Plásticos
Aceptado: 28-07-2017
Páginas 14-23
Rodríguez, Alejandra (1); Zúñiga, Patricia (1); Contreras, Karla (1), Gana, Sofía (1), Fortunato, Javiera (1)
(1) Unidad de Dolor Crónico Clínica Kennedy. Santiago. Chile.
Resumen
La Psicología de la Salud está al servicio de la Medicina y busca evaluar, estudiar e intervenir en los factores psicológicos que influyen en el proceso de salud y enfermedad. A raíz del aumento de las cirugías y su calidad de evento estresor, que genera comprensivamente ansiedad en cualquier paciente, es aún más relevante el estudio de dichos factores.
El presente trabajo tiene como objetivo dar a conocer en una revisión teórica las Estrategias de Afrontamiento, que son uno de los factores cognitivos-conductuales más importantes. Esta revisión se realizará según el Modelo Transaccional de Estrés y Afrontamiento de Lazarus & Folkman en pacientes quirúrgicos bariátricos, lumbares y plásticos.
Palabras clave: afrontamiento, cirugías, lumbar, bariátrica, plástica, dolor.
Abstract
The Psychology of Health is at the service of Medicine and seeks to evaluate, study and intervene on the psychological factors that influence the health and disease process. As a result of the increase in surgeries, and its quality as a stressor event, which comprehensively generates anxiety in any patient, the study of these factors is even more relevant.
The present work aims to present in a theoretical review the coping strategies, which are one of the most important cognitive-behavioral factors. This review will be performed according to the Lazarus & Folkman Transactional Stress and Coping Model in bariatric, lumbar and plastic surgical patients.
Key words: coping, surgery, lumbar, bariatric, plastic, pain.
Introducción
La intervención quirúrgica, por el hecho de ser una situación de incertidumbre, puede percibirse como amenazante para el paciente; se constituye como una fuente potencial de estrés, ya que, trae aparejada respuestas fisiológicas y psicológicas, las que pueden comprometer la colaboración del paciente, el seguimiento de las prescripciones médicas y el proceso de recuperación (Arias, Aller, Fernández, Arias & Lorente, 2004; Madrigal, Moreno, Rubio, Ibáñez, López & Martínez, 2005; Castillero, 2007; McCarthy, Kleiber, Hanrahan, Zimmerman, Westhus & Allen, 2010; Cazáres de León, Vinnacia, Quiceno & Montoya, 2016). Las cirugías son definidas como eventos estresores que perturban la homeostasis del individuo, generando alteraciones en el funcionamiento, independiente si este evento es involuntario (cirugías bariátricas y lumbares) o voluntario (cirugías plásticas) (Hill, 1958; Giacamonte & Mejía, 1998; Westch, Pircher, Lederer, Kinzl, Traweger, Heinz - Herian & Benzer, 2009; Feixas & Saldivar - Maldonado, 2010).
Este evento genera siempre estrés, debido al conocimiento de los peligros de la anestesia en la cirugía, las fantasías y los miedos al respecto (miedo a lo desconocido, a no despertar jamás, a despertar en medio de la cirugía, a los errores técnicos dentro de ella, al dolor, etc.) como las expectativas asociadas al resultado (López - Roig & cols, 1991; Ollendick, King & Yule, 1994; Alonso, 2005; Kauak, 2010; Carapia, Mejías, Nacif & Hernández, 2011; Cazáres de León & cols, 2016).
A pesar que las cirugías son programadas, siempre es posible que sean percibidas como una amenaza. Los pacientes son víctimas de emociones como ansiedad, miedo y enojo, puesto que sienten su padecimiento como un enemigo invasor que los limita tanto física como psicológicamente en las áreas social, laboral y familiar (Moix, 1994; 1997; Giraldo & Chata, 2015). Para enfrentar esto, los pacientes movilizan sus recursos emocionales para adaptarse a los requerimientos del proceso preoperatorio en el que se encuentran (Carapia & cols, 2011).
Dentro del conjunto de respuestas psicológicas en el contexto quirúrgico, la ansiedad es considerada la más predominante y se destaca como la respuesta más frecuente. Los niveles de ésta se elevan antes de la cirugía, disminuyendo después a lo largo del período postquirúrgico (López - Roig, Pastor, Rodríguez, Sánchez & Belmonte, 1991; Moix, 1996; Castillero & Valdés, 2002; Castillero, 2007).
Diversas investigaciones muestran que la ansiedad pre incide en la recuperación postquirúrgica, es decir, cuanta más ansiedad experimenta el paciente antes de la operación, más larga y difícil suele ser la convalecencia y, además, los niveles de ansiedad se mantienen durante el período postoperatorio (López - Roig & cols, 1991; Moix, 1994; 1997; Carapia & cols, 2011).
La ansiedad prequirúrgica está asociada a mayor frecuencia de accidentes anestésicos, mayor vulnerabilidad a las infecciones, mayor estadía hospitalaria y mayores niveles de dolor postoperatorio (Giacomantone & Mejía, 1999; Carapia & cols, 2011). También puede afectar a diferentes indicadores de recuperación como percepción y cronicidad del dolor, ingesta de medicamentos (analgésicos y sedantes), la adaptación psicológica, ajuste psicosocial posterior a la intervención y la permanencia en el hospital (Queraltó, 1994; Moix, 1997; León, Medina, Cantero, Rueda & Avargues, 2000).
Otro factor psicológico fundamental frente a las cirugías es el Afrontamiento. Por Afrontamiento (coping) se define a “los esfuerzos cognitivos y conductuales constantemente cambiantes que se desarrollan para manejar las demandas específicas externas o internas que son evaluadas como excedentes o desbordantes de los recursos del individuo” (Lazarus & Folkman, 1984; Folkman & cols, 1986; Lazarus & Folkman, 1991; Van der Zee, Buunk, Sanderman, Botke & Van der Bergh, 2000).
La posibilidad de ejercer control, real o imaginario, sobre la amenaza es otro factor que afecta el Afrontamiento. En la medida que el paciente se sienta más capacitado de manejar el evento estresor, mejorará su Afrontamiento. Esto es lo que se denomina como Autoeficacia o Expectativa de Eficacia (EE) (Taylor & Armor, 1996; Taylor, Pham; Rivkin & Armor, 1998; Miró & Raich, 1998; Guic, 2002; Bandura, 2004; Chesney, Neilands, Chambers, Taylor & Folkman, 2006; Godoy, 2008).
Los factores que pueden favorecer el Afrontamiento a los procedimientos quirúrgicos son las técnicas psicológicas que ayudan a reducir el estrés psicológico, mejorando la recuperación postoperatoria (Moix, 1994; Vinaccia, Bedoya & Valencia, 1998; Remor, Amorós & Carrobles, 2010; Cazáres de León & cols, 2016).
Los estudios reflejan el efecto adicional que las técnicas psicosociales obtienen como coadyuvante de las terapias médicas. Los pacientes tratados conjuntamente con ambas técnicas (médica y psicológica) muestran una mayor reducción del dolor agudo y crónico, como de los estados de ánimo negativos (Moix1996; Moix & Kovacs; 2009).
Prevalencia en Cirugías
Se realizó una revisión en las revistas indexadas en Chile (Acta Bioethica; Ciencia & Trabajo; Ciencia y Enfermería; International Journal of Morphology; Revista Chilena de Cirugía; Revista Chilena de Neuro-Psiquiatría; Revista Chilena de Obstetricia y Ginecología; Revista Chilena de Nutrición; Revista Chilena de Radiología; Revista Otorrinolaringología y Cirugía de Cabeza y Cuello; Revista Médica de Chile); España (Anales del Sistema Sanitario de Navarra; Archivos de Prevención de Riesgo Laboral; Revista Clínica y Salud; ENE Revista de Enfermería; Dynamis; Enfermería Global; FEM Revista de la Fundación Educación Médica; Gaceta Sanitaria; Gerokomos; Index de Enfermería; Medicina y Seguridad del Trabajo; Revista Andaluza de Medicina del Deporte; Revista Clínica de Medicina de Familia; Revista Española de Salud Pública; Revista de Osteoporosis y Metabolismo Mineral; Medicina del Trabajo; Sanidad Militar); México (Acta Ortopédica Mexicana; Acta Universitaria; Ciencia UAT; Enfermería Universitaria; Investigación en Educación Médica; NCT Neumología y Cirugía de Tórax; Revista de la Asociación Mexicana de Medicina Crítica y Terapia Intensiva; Revista Mexicana de Ciencias Farmacéuticas; Salud Pública de México; Cirujano General: Asociación Mexicana de Cirugía General; Gaceta Médica de México; Revista de la Facultad de Medicina de la UNAM) y Argentina (Acta Bioquímica Clínica Latinoamericana; Medicina Buenos Aires; Revista Argentina de Radiología; Revista Asociación Argentina de Ortopedia y Traumatología; Salud Colectiva; Revista Argentina de Cirugía; Revista Argentina de Neurocirugía).
La cantidad de intervenciones quirúrgicas ha aumentado a nivel global durante la última década (OMS, 2016). En EE.UU. diversos investigadores descubrieron que en 2012 se realizaron aproximadamente 312,9 millones de operaciones a nivel global, lo que representa un aumento del 38% respecto de la cifra estimada de las intervenciones quirúrgicas realizadas en 2004 (Weiser, Haynes, Molina, Lipsitz, Esquivel, Uribe – Leitz, Fu, Azad, Chao, Berry & Gawande, 2016).
Los estudios muestran que en Chile al 2011, se realizaron en total 1.190.683 procedimientos quirúrgicos en el país (DEIS, 2017) de los cuales, las principales cirugías son cesáreas con 62.224 pacientes y le siguen los procedimientos quirúrgicos de patología digestiva (Colecistectomía 51.877, apendicectomía 36.993 pacientes) y cirugías de alta complejidad (gastrectomía y esofagectomía, intervenciones asociadas a cáncer) (Csendes, 2015). Por este motivo, es necesario estudiar las variables psicológicas que intervienen en dichos procedimientos.
En relación a las cirugías bariátricas, para la OMS (2012) la obesidad y el sobrepeso se definen como: “una acumulación anormal o excesiva de grasa que puede ser perjudicial para la salud” (González, 2016). Esta misma organización ha señalado que: “el sobrepeso y la obesidad son el quinto factor principal de riesgo de defunción en el mundo. Cada año fallecen por lo menos 2,8 millones de personas adultas como consecuencia del sobrepeso o la obesidad” (OMS, 2012; González, 2016). En Chile se observa un alza sostenida en intervenciones desde 2003, con la realización de 4.040 procedimientos bariátricos y 896 bypass gástricos, entre centros médicos privados y diez Universidades; la mayoría de éstos se realizaron en el Hospital Clínico de la Universidad Católica, el Hospital Clínico de la Universidad de Chile, Integramédica y Hospital San Juan de Dios (Bilbao, 2016).
Es importante mencionar que la cirugía bariátrica es una cirugía funcional o metabólica. Su objetivo no es estético, sino que se trata del método más eficiente para disminuir los daños colaterales de la obesidad (Rojas, Brante, Miranda & Pérez - Luco, 2011). Las técnicas quirúrgicas utilizadas pueden ser restrictivas (o simples) o bien mal absortivas (o mixtas). Las técnicas restrictivas reducen la capacidad del estómago, produciendo una sensación precoz de llenado gástrico, disminuyendo así la cantidad de alimento que la persona ingiere. Las técnicas mal absortivas hacen que los alimentos ingeridos no sean bien aprovechados y las grasas no sean absorbidas por el intestino (De la Viuda Suárez & cols, 2016).
Cabe destacar que la importante pérdida de peso y la disminución de los peligros médicos mejoran notablemente el estado psicológico y la calidad de vida de los pacientes tras la intervención (González, 2016).
La obesidad es una enfermedad compleja que se desarrolla por una interacción del genotipo con el ambiente. Actualmente, se entiende que el desarrollo de esta enfermedad comprende muchos factores, entre otros comportamentales, sociales, culturales, metabólicos, fisiológicos, genéticos y psicológicos (González, 2016). Es un problema de salud mundial asociado con el desarrollo de enfermedades crónico-degenerativas. La cirugía bariátrica es el tratamiento que ha mostrado mayor efectividad para la obesidad severa; sin embargo, el paciente debe modificar su estilo de vida para mantener la pérdida de peso a largo plazo (Sierra & cols, 2014).
Del mismo modo, Parilla & Landa (2010) afirman que la cirugía ha demostrado ser el único tratamiento efectivo para el control de la obesidad mórbida. Este es un procedimiento “que resulta eficaz a largo plazo (>5 años) en pacientes con obesidad mórbida y cuando se comparan los procedimientos quirúrgicos con los no quirúrgicos, se confirma que la cirugía es un tratamiento altamente coste-efectivo” (Parilla y Landa, 2010; González, 2016). De esta misma manera, la comorbilidad psicológica es más prevalente en los pacientes con obesidad mórbida que solicitan cirugía bariátrica, que corresponde aproximadamente a un 84%. Estas alteraciones son
principalmente la ansiedad, la depresión, los trastornos de la personalidad o la bulimia. Por lo mismo, se hace necesaria la intervención de un profesional de la psicología en momentos muy precisos; tanto en la etapa de preparación (evaluación) para la cirugía bariátrica y como en la fase de recuperación o post intervención (González, 2016).
En relación a la cantidad de cirugías plásticas o estéticas, se ha reportado la duplicación de este tipo de intervenciones en los últimos 10 años en todo el mundo, incluida Latinoamérica. Se estima que cada año se realizan alrededor de 234 millones de operaciones de cirugía mayor a lo largo del mundo, es decir, una por cada 25 personas (Laguado et. al, 2015).
Según la Asociación Británica de Cirujanos Plásticos, en 2007 todos los procedimientos en cirugía plástica se incrementaron en un 12,2%, mientras que en 2006 fue del 31,2%. El 91% de los procedimientos fueron realizados en mujeres, donde la mamoplastía de aumento fue la más prevalente, mientras que para la mayoría de los hombres fue la rinoplastía (Carrero, 2009).
Por otra parte, para la Sociedad Norteamericana de Cirugía Plástica (ASAPS, por sus siglas en inglés) (2008), ha habido un aumento del 203% en el número de intervenciones de este tipo realizadas en Estados Unidos entre 1997 y 2003. Dicha situación llevaría a que sea el país ubicado en el primer puesto del ranking mundial de realización de esta clase de procedimientos.
La Sociedad Internacional de Cirugía Plástica Estética publicó en 2014 las estadísticas mundiales de procedimientos estéticos. Los países con mayor número de estas intervenciones al año resultaron ser Estados Unidos, con el 20,1% de las intervenciones mundiales; Brasil, con el 10,2% y Japón, con el 6,2%. Este estudio reveló además que el mayor porcentaje de intervenciones quirúrgicas con fines estéticos a nivel mundial corresponde a cirugías de párpado, liposucciones y aumento mamario. Un 86,3% de los procedimientos fueron realizados en mujeres, mientras que sólo el 13,7% de los pacientes sometidos a ellos correspondió a hombres.
Si bien en Chile no hay mucha evidencia científica en torno a cirugías estéticas, el Departamento de Cirugía Plástica de la Pontificia Universidad Católica de Chile (2003-2005) informó 5.300 cirugías realizadas en este período y que el Aumento Mamario fue el procedimiento estético más frecuente. Junto a lo anterior, le siguen las liposucciones, rinoplastías, blefaroplastías y abdominoplastías.
A su vez, el estudio realizado por Espinoza (2005), evidenció que el 32,2% de los residentes de Cirugía General tenían preferencias por optar a Cirugía Plástica, Reparadora y Estética como especialidad derivada, siendo la más solicitada. Los procedimientos de cirugía plástica son progresivamente más frecuentes, abarcando una población heterogénea (Nazar, 2014).
Según el compendio estadístico del Instituto Nacional de Estadísticas publicado durante en 2015, sólo a través del sistema de libre elección de FONASA se realizaron 3.862 cirugías plásticas o reparadoras durante 2014, de las cuales 2.021 fueron efectuadas en la Región Metropolitana (INE, 2015).
En relación a las cirugías de columna, por los riesgos postoperatorios de la cirugía abierta lumbar, durante los últimos 40 años ha habido un importante desarrollo en las técnicas de mínima invasión para la descompresión discal y para el alivio tanto del dolor lumbar discógeno crónico como el dolor radicular, evitando los riesgos de la cirugía abierta (Mayer, 1994). La meta de estos procedimientos es tratar al paciente utilizando métodos que reduzcan el trauma operativo y que los pacientes puedan regresar rápidamente a sus actividades diarias con un mínimo dolor (Chen & et al., 2004).
Hasta el momento los resultados de la endoscopía pósterolateral son comparables con los del abordaje posterior abierto. Sin embargo, evita desgarros del saco dural, complicaciones frecuentes y causa de demanda médico-legal en estos pacientes. El tiempo de recuperación y la incapacidad laboral son menores y, por ser el protocolo ambulatorio, el costo hospitalario disminuye (García, 2009).
En un estudio longitudinal del Centro de Mínima Invasión de Veracruz, México (CEMIVER) se revisaron 161 expedientes clínicos de pacientes después de cirugía de hernia discal en el periodo de marzo de 2010 a marzo de 2015. En él, se incluyeron 81 mujeres y 80 hombres, con edades comprendidas entre 18 y 65 años, con discapacidad grave (83,8%) y moderada (16,2%) de acuerdo con el índice de discapacidad de Oswestry; se obtuvo un total de 83,8% resultados excelentes, 9,5% buenos, 4,8% medianos y 1,9% resultados pobres según los criterios de Macnab; el tiempo quirúrgico medio fue de 84 minutos por procedimiento, el sangrado postquirúrgico medio fue 65 ml, un total de 87,4% de los pacientes operados tuvieron estancia ambulatoria, 7,6% tuvieron estancia hospitalaria corta (Alfaro, 2016).
En la última década se ha triplicado la tasa de fusiones vertebrales en la enfermedad lumbar degenerativa. Igualmente, en el tiempo mencionado, los gastos de material de fusión han aumentado un 500%. La fusión vertebral representa el 50% de todas las cirugías de columna. La incidencia de fusiones es variable en las diferentes regiones de los países (Weinstein, 2006; Padrón, 2009). Una de las explicaciones, es que a nivel mundial la lumbalgia o lumbociatalgia se ha transformado en un grave problema sanitario y social.
En España la incidencia anual afecta en un 45% a la población de entre 35 y 50 años, constituyendo el 13% de las causas de ausentismo laboral, cifras que van en aumento exponencial, dada nuestra larga esperanza de vida. Lo cierto es que entre el 80 y el 90% de la población general padecerá este tipo de dolor alguna vez en la vida. Afortunadamente, estos episodios (60-80%) ceden en el plazo de pocas semanas, pero alrededor de entre un 7 y un 10% desarrollarán dolor crónico (aunque para algunos autores esta cifra puede alcanzar hasta el 33%), lo que los hace subsidiarios de múltiples tratamientos médicos y quirúrgicos (Varrassi, 2008; Nieto, 2014).
En 2001, la Federación Europea de los capítulos de la Asociación Internacional para el Estudio del Dolor, Capítulos (EFIC) publicó su Declaración sobre el dolor crónico como “un problema sanitario importante, una enfermedad en sí misma”. La Declaración llama a los gobiernos nacionales y las instituciones de la Unión
Europea para aumentar el nivel de conciencia del impacto social del dolor.
En Chile, el dolor está presente en aproximadamente el 70% de las consultas médicas de los pacientes. Específicamente, el dolor lumbar es frecuente en la consulta general como en consultas reumatológicas y traumatológicas. Entre el 70 y el 85% de la población general presenta alguna vez dolor lumbar (Galilea, 1991; Hernández & Moreno, 1985; Guic, 2002; Matus, et al., 2003).
Sin embargo, los estudios sobre el dolor son limitados, aunque los datos de distintas fuentes sugieren que es un problema prevalente, tal como lo demuestra la Encuesta de Salud de Chile el 2013 sobre el dolor crónico, que refirió que el 41,1% de la población presentaba una prevalencia de dolor en el sistema musculo-esquelético (Miranda et al., 2013).
La Asociación Chilena para el Estudio del Dolor (ACHED), en una investigación pionera (2013), determinó que el dolor crónico no oncológico es hoy una problemática que afecta alrededor de 5 millones de chilenos. El 28,7% de ellos declara que la zona afectada es la zona lumbar, siendo la segunda área corporal más aquejada (Rodríguez, 2014). Los lumbagos crónicos (LC) constituyen la segunda causa de ausentismo laboral, con altos costos económicos tanto para la persona como para su entorno (Hernández & Moreno, 1985; Galilea & Gloger, 1985; Muñoz, 2012). La Unidad de Evaluación de Tecnologías Sanitarias de la Pontificia Universidad Católica de Chile (PUC) (2017), en su reporte del estudio costo consecuencia del Dolor Crónico No Oncológico (DCNO), estableció que la patología con mayor costo país y carga de enfermedad es el Lumbago Crónico.
Modelo Transaccional de Estrés y Afrontamiento
Dentro de los Modelos de Salud más importante se encuentra el Modelo Transaccional de Estrés y Afrontamiento de Lazarus y Folkman (1984), que plantea que el Afrontamiento es un proceso dinámico de evaluación y reevaluación del repertorio de estrategias que poseen los individuos para hacer frente a una situación que es evaluada como amenazante o desbordante, y su función es reducir o mitigar los efectos del estrés psicológico (Lazarus & Folkman, 1984; Lazarus & Folkman, 1987; Sandín & Chorot, 2003; Ortega & Salanova, 2016).
Frente a los eventos estresores, los individuos realizarían dos tipos de evaluaciones: la primaria, donde se evalúa si el evento es dañino o no; y la secundaria, donde se evalúa si uno tiene las capacidades para hacerle frente a dicho evento (Autoeficacia percibida). En esta evaluación secundaria frente a un evento estresor, las personas se preguntarían si sus habilidades y recursos de Afrontamiento serán suficientes para enfrentar el evento, si será capaz o no de enfrentar dicho evento, es decir, cómo se percibe y esto apunta justamente a la Autoeficacia. De esta manera, el Afrontamiento dependerá de esta evaluación secundaria (Lazarus & Folkman, 1984).
Para enfrentar el estrés, las personas recurren a estos repertorios, que se traducen en estrategias cognitivas y/o conductuales que mediatizan la relación entre la percepción del estrés y el proceso de adaptación (somática y psicológica). La habilidad para manejar situaciones estresantes depende de los recursos de Afrontamiento disponibles (Paris & Omar, 2009; Nava, Quiroz, Zaira & Soria, 2010; Ortega & Salanova, 2016).
Los recursos desempeñan un rol crucial en la relación estrés - salud - enfermedad y son entendidos como características más o menos estables del individuo y del ambiente en que se desenvuelve (Sandín & Chorot, 2003; Paris & Omar, 2009; Ortega & Salanova, 2016).
En ese sentido, según Folkman (2010) el estrés es un fenómeno contextual, se trata de una transacción entre la persona y el contexto en el que se encuentra en un momento determinado. Por lo tanto, la eficacia de las estrategias de Afrontamiento y los resultados asociados a ella dependen tanto de los aspectos estables (características de personalidad, valores y creencias personales) como de los elementos inherentes a la propia situación, entre los que destacan las emociones que la persona siente en ese momento (Törestad, Magnuson & Oláh, 1990; Lazarus, 2000; Ortega & Salanova, 2016).
Las estrategias propuestas por Lazarus y Folkman (1984) son el Afrontamiento dirigido a la acción, que son todas aquellas actividades o manipulaciones orientadas a modificar o alterar el problema; y el Afrontamiento dirigido a la emoción, que implica las acciones que ayudan a regular las respuestas emocionales a las que el problema da lugar (Folkman & cols, 1986).
Las formas de Afrontamiento dirigidas a la emoción tienen más probabilidad de aparecer cuando ha habido una evaluación de la que no se puede hacer nada para modificar las condiciones amenazantes o desafiantes del entorno. Por otro lado, las formas de Afrontamiento dirigidas al problema son más susceptibles de aparecer cuando tales condiciones resultan evaluadas como susceptibles de cambio (Nava & cols, 2010).
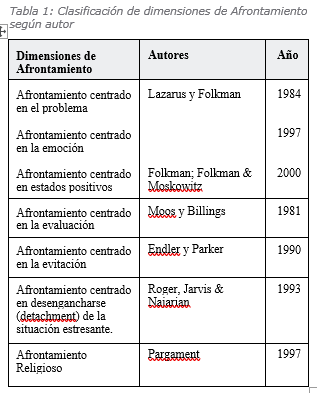
Una tercera respuesta de Afrontamiento, planteada posteriormente, se refiere a mantener un estado positivo frente a las situaciones graves de estrés, denominado Afrontamiento centrado en estados positivos (Folkman, 1997; Folkman & Moskowitz, 2000; Forero, Bernal & Restrepo, 2005; Moskowitz, Shmueli – Blumger, Acree & Folkman, 2012).
El uso de estrategias de Afrontamiento pueden ser o no adaptativas (Sandín & Chorot, 2003) y no siempre el proceso es positivo, incluso cuando se tenga éxito en eliminar o mitigar el estresor, pues el proceso en sí mismo conlleva una fatiga que puede llegar a tener iguales consecuencias negativas que el estresor, puesto que agotan la capacidad psíquica y limitan los recursos de las personas (Kosek & Hansson, 1997; Gaviria, Vinaccia, Quiceno, Martínez, Yépez, Echevarría, Contreras & Pineda, 2006).
Evidencia en Afrontamiento
La Teoría del Estrés y Afrontamiento, desarrollada por Lazarus & cols, se ha estudiado por años (Lazarus, 1966; Lazarus, Averill & Opton, 1970; Coyne, Aldwin & Lazarus, 1981; Lazarus y Folkman, 1984; Folkman, Lazarus, Dunkel
– Schetter, DeLongis & Gruen, 1986). La investigación sobre el afrontamiento en los últimos 40 años ha sido dominada por los Enfoques Contextuales, que han puesto acento a distintos factores en sus estudios, por ejemplo: la influencia de factores como la personalidad (McCrae & Costa, 1986; McCrae & John, 1992), los recursos individuales y sociales (Holahan & Moos, 1985, 1987, 1990) y el desarrollo del afrontamiento a lo largo de la vida (Aldwin, 1994; Strack & Feifel, 1996).
A pesar de estas variaciones, las investigaciones basadas en estos enfoques convergen en los siguientes puntos (Folkman & Moskowitz, 2000):
1. El Afrontamiento tiene múltiples funciones, incluyendo, pero no limitado a la regulación de la angustia y a la gestión de los problemas que la causan la angustia (Parker & Endler, 1996 citado en Folkman y Moskowitz, 2000).
2. El Afrontamiento está influenciado por las características valoradas del contexto estresante, incluyendo su controlabilidad (Baum, Fleming, & Singer, 1983; Folkman, Lazarus, Dunkel-Schetter, DeLongis, & Gruen, 1986).
3. El Afrontamiento está influido por las disposiciones de la personalidad, incluyendo el optimismo (Scheier & Carver, 1985; Scheier, Weintraub & Carver, 1986), el neuroticismo y la extraversión (McCrae & Costa, 1986).
4. El Afrontamiento está influenciado por los recursos sociales (Holahan, Moos, & Schaefer, 1996; Pierce, Sarason & Sarason, 1996).
5. Por otra parte, surge el Afrontamiento Religioso, estrategia que había sido poco estudiada por los autores anteriores, puesto que las escalas y los estudios le dieron poca relevancia (Pargament, Ensing, Falgout, Olsen, Reilly, Van Haitsma & Warren, 1990). Sin embargo, a partir de los estudios de Pargament y cols. (1990, 1992) se da más relevancia a esa forma de Afrontamiento. Los investigadores sugieren una visión más dinámica y transaccional del Afrontamiento religioso y lo definen como un “tipo de afrontamiento que emplea creencias y comportamientos religiosos para prevenir y aliviar las consecuencias negativas de sucesos de vida estresantes y facilitar la resolución de problemas”. Lo religioso no sólo lo relacionan con las nociones tradicionales de Dios, sino con lo “sagrado”, que se refiere a otros aspectos de la vida que están asociados a lo divino (Pargament y cols.1998; Pargament, Tarakeshwar, Ellison & Wulff, 2001; Pargament, Feuille & Burdzy, 2011; Quiceno & Vinaccia, 2013). Esta forma de Afrontamiento ha sido estudiada en personas con enfermedades crónicas y en dolor crónico. Al respecto, los investigadores encontraron que el Afrontamiento Religioso es utilizado por personas que son conscientes de sus limitaciones personales y, en el caso de pacientes con dolor crónico, a menudo tienen limitaciones en su capacidad para controlar su nivel de actividad, dolor, trabajo y vida familiar. Este Afrontamiento puede ser utilizado a pesar de estas limitaciones, puede ser sostenible toda la vida y ofrece la posibilidad adicional de extraer fuerza ilimitada, trascedente y bienestar divino (Bush, Rye, Brant, Emery, Pargament & Riessinger, 1999).
Afrontamiento y Cirugías
Cirugía Lumbar y Afrontamiento
En la actualidad, la Asociación Internacional del Estudio del Dolor (IASP, por sus siglas en inglés) define al dolor como “una experiencia sensorial o emocional desagradable, asociada a un daño tisular, real o potencial” (IASP, 1994). El dolor se clasifica, de acuerdo a su duración, en agudo o crónico (si se extiende por más de 3 meses); y, de acuerdo a su gravedad, en benigno (si es no oncológico) o maligno (si es de carácter oncológico) (Rosales, et al., 2014).
Cuando el dolor se prolonga por más de tres meses y persiste, se generan perturbaciones plásticas en el circuito normal (Moseley, 2012; Zavarize & Wechsler, 2016). El dolor lumbar puede ser definido como la presencia de dolor en la región baja de la columna vertebral, en la ubicación que se extiende desde la última costilla hasta el pliegue del glúteo (Grabois, 2005; Zavarize & Weschler, 2016).
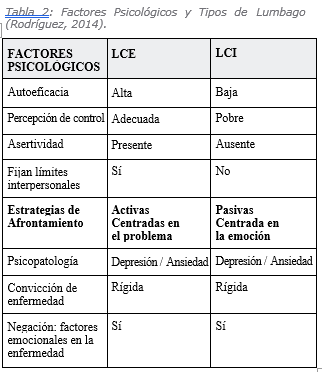
Existen dos sub tipos: el Lumbago Crónico Específico (LCE), donde existe una causa anatomopatológica; y el Lumbago Crónico Inespecífico (LCI), en el que no existe esa causa orgánica. En el LCE hay indicación de intervención quirúrgica en la mayoría de los casos, a diferencia del LCI donde no la hay.
Desde los modelos teóricos a la base del dolor crónico, el Modelo Multidimensional de Melzack y Wall (1967) y, posteriormente, el Modelo Biopsicosocial de Engel, en los años 70, determinan que el enfoque biomédico tradicional haya quedado obsoleto, dando paso a una nueva y más compleja perspectiva multidimensional que tiene en cuenta los tres aspectos de la salud en todo cuadro de dolor crónico: el biológico, el psicológico y el social (Melzack, 2000 ;2001; Borrel-Carrió, 2004; López, 2009; Rodríguez, 2014).
Justamente, Guic (2001; 2002b) plantea que la etiología de este dolor, especialmente aquélla asociada a la incapacidad, ha mostrado ser multifacética y así es mejor comprendida en el contexto de un modelo biopsicosocial. Se han estudiado los factores psicológicos en el LCE como en el LCI, determinando que hay claras diferencias entre un subtipo y otro, presentando los pacientes con LCE mejores factores protectores a diferencia de los pacientes con LCI. Además, estos factores son predictores de cronicidad y serían fundamentales en el abordaje para el manejo de dicho dolor.
Dentro de los factores cognitivos, Ellis (1962) formuló el Constructo de Catastrofización para explicar que el individuo responde con anticipación a los eventos y les atribuye consecuencias fatales. Es definido como un constructo que incluye tres dimensiones: magnificación de los aspectos negativos asociados a él; presencia de rumiaciones cognitivas y su consecuente desesperanza, como reacción emocional a dichas rumiaciones y pensamientos negativos.
Aumenta la percepción del dolor, el riesgo de cronicidad y ha sido considerado crucial para entender la experiencia del dolor. La catastrofización no sólo empeora la intensidad, sino que también la duración y evolución del dolor (Bostick, Carroll, Brown, Harley y Gross, 2013; Vincent, George, Seay, Vincent & Hurley, 2014). Además, empeora la respuesta emocional, el funcionamiento motor y la calidad de vida.
La investigación apoya que los pacientes tienden a evitar situaciones que les causarán dolor debido a sus creencias y esta evitación disminuye su actividad, aumenta su rigidez y discapacidad. El papel significativo de los mecanismos del miedo en la predicción y la perpetuación de la discapacidad en el dolor crónico debe tener importantes implicaciones para su tratamiento (Boersma, 2004; López, 2009).
A su vez, el miedo al dolor (emoción) y este catastrofismo (cognición) hacen que se incremente el dolor percibido, lo que fomenta un tipo de Afrontamiento pasivo (conducta) que lo hacen vulnerable al desuso, la discapacidad y la depresión (Vlaeyen & Linton, 2000).
Para Zavarize, Paschoal & Weschler (2016), en la percepción del dolor lumbar influyen los factores anteriormente mencionados y, entre los más relevantes, se encuentra el Afrontamiento, que se establece como un medio esencial para el manejo del dolor por parte del paciente. Sin embargo, se evidencia que existen diferencias en las estrategias según el tipo de lumbago, como se mencionó anteriormente en la tabla 2.
Los pacientes con LCI tienen un Afrontamiento más bien pasivo- evitativo, a diferencia de los pacientes con LCE, cuyas estrategias de Afrontamiento son más bien activas frente a los problemas; es decir, se responsabilizan y reflexionan respecto a los problemas e inclusive frente al dolor lumbar, tomando medidas en la resolución de dichos problemas (Guic et al., 2001; 2002b).
Esto recalca aún más la necesidad de una intervención psicológica en los pacientes con LCI, debido a la presencia de estos factores psicológicos de riesgo.
Cirugía Bariátrica y Afrontamiento
Para Mensorio & Costa-Júnior (2016), una de las variables funcionalmente relacionadas con el éxito potencial del tratamiento es la manera en la que el paciente afronta la condición de la obesidad. Las estrategias pueden ser enfocadas al cambio de hábitos (para que pueda bajar de peso, por ejemplo) o en la emoción (lidiar con sentimientos relacionados con la condición de obesidad).
Tanto el fracaso como la recuperación del peso en los dos primeros años tras la intervención son atribuidos a una pobre adherencia a la dieta postoperatoria. Algunos autores atribuyen esta recuperación de peso -o fracaso en la pérdida del mismo- a factores psicológicos como inadecuadas estrategias de Afrontamiento, que están en la base de la incapacidad de los pacientes para mantener la pérdida de peso (Bocchieri & cols, 2002; De la Viuda Suárez & cols, 2016).
La capacidad de resolver problemas (referenciado como estrategias de Afrontamiento adecuadas) aumenta en la medida en que las actitudes dietéticas inadecuadas disminuyen. A su vez, si este Afrontamiento se acompaña de una red de apoyo social satisfactoria, es considerado como predictivo para mejores resultados de pérdida de peso (Figura & Cols, 2015; Mensorio & Costa-Júnior, 2016).
Conradt & cols. (2008) señalaron que las situaciones típicas en las que los pacientes obesos requieren estrategias de Afrontamiento eficaces incluyen evaluaciones negativas de sí mismos o de otros, la adherencia al ejercicio físico regular y la exposición a situaciones de riesgo ambientales (tiendas de ropa y fiestas sociales) (Mensorio y Costa-Júnior, 2016).
En estudios realizados en Brasil a pacientes obesos mórbidos candidatos a cirugía bariátrica, se pudo observar que los pacientes expuestos a la intervención psicológica aumentaron las puntuaciones en el Afrontamiento centrado en el problema y en la búsqueda de apoyo social, así como también redujeron las puntuaciones de estrategias centradas en la emoción y en la búsqueda de prácticas religiosas o pensamientos fantasiosos. Dicho aumento, aunque sin significación estadística, puede sugerir una mayor eficacia en el desarrollo de habilidades de adaptación para hacer frente a la obesidad (Ortega & cols, 2012; Mensorio & Costa-Júnior, 2016).
La exclusión de los pacientes de los programas de intervención psicológica parece reducir las estrategias de Afrontamiento consideradas adaptativas y puede conducir a un mayor riesgo de desarrollar trastornos psicológicos. Otros estudios encontraron que pacientes obesos sometidos a intervención psicológica han desarrollado habilidades de Afrontamiento más adaptativas (Santos, 2010; Mensorio & Costa-Júnior, 2016).
Puhl & Brownell (2003) resaltan la necesidad de realizar más estudios sobre la eficacia de los métodos de Afrontamiento, de eventos considerados potencialmente adversos o estresantes del propio tratamiento de la obesidad, tales como los cambios en los hábitos alimentarios, la participación en la actividad física regular y las intervenciones quirúrgicas (Mensorio y Costa- Júnior, 2016).
Cirugía Estética y Afrontamiento
Las personas que deciden someterse a cirugías estéticas suelen estar motivadas por razones relacionadas con su autoestima, su nivel de felicidad, su satisfacción consigo mismo, su nivel de éxito o su deseo de mejorar sus relaciones sociales y laborales. Además, existe una importante relación entre el deseo de someterse a este tipo de procedimientos y la percepción del propio cuerpo, en contraste con los estereotipos de belleza impuestos por la sociedad (Laguado, Yaruro & Hernández, 2015).
A pesar de que la decisión de la intervención quirúrgica es voluntaria, estos pacientes suelen enfrentarse a un importante nivel de ansiedad. La cirugía estética es considerada como un agente estresor. El nivel de conocimiento y expectativas de resultado (ER) que maneja tanto el paciente como su familia respecto a la cirugía y el proceso de rehabilitación, juegan un rol importante en el control de la ansiedad antes y después del procedimiento (Laguado & cols., 2015).
Otro aspecto relevante de considerar en el proceso de rehabilitación tras una cirugía estética es la presencia de dolor agudo postquirúrgico en el paciente, puesto que dicho efecto puede desencadenar eventos que complican su rehabilitación. El dolor intenso no sólo puede tener efectos psicológicos adversos, tales como la reducción en el nivel de actividad del paciente, sino que también puede representar un papel antagónico frente al proceso de cicatrización de las heridas, por lo cual debe ser un aspecto controlado cuidadosamente durante la rehabilitación (Laguado & cols., 2015).
Los pacientes que han sido sometidos a intervenciones quirúrgicas de índole estética pueden presentar necesidades emocionales de intensidad variable, las que dependen tanto de factores externos (la complejidad del proceso quirúrgico, la duración del mismo, entre otros) como de la capacidad de afrontamiento que presenta el paciente. Este último factor tiene un rol relevante en la recuperación tras el proceso quirúrgico. Las personas que reciben programas orientados a potenciar las estrategias de Afrontamiento antes de ser sometidos a cirugías estéticas presentan menores niveles de ansiedad, menor nivel de dolor percibido y por ende una menor frecuencia de complicaciones (Laguado & cols., 2015).
En cuanto a las cirugías plásticas, existe discusión en cuanto a la influencia entre el estilo de Afrontamiento y la aceptación de la cirugía; si bien algunos autores establecen una relación entre ellos, como Cabarcas & Londoño (en prensa), otros estudios plantean que no existe una relación significativa entre éste y las cirugías plásticas cosméticas (Alejo, Londoño, Cabarcas, Arenas, Cortés, González, Mayorga & Medina, 2013).
El estudio de Rankin & cols., (1998) establece que no existe diferencia en cuanto al estilo de Afrontamiento ni Apoyo Social en pacientes sometidos a cirugías plásticas, en un periodo de seis meses a un año. Este estudio afirma que existe un cambio positivo en cuanto a la salud psicológica de los pacientes sometidos a cirugías estéticas y que el estilo de Afrontamiento sería un constante. Sin embargo, Callaghan (2011) establece que el estilo de Afrontamiento sí tiene una relación significativa con los problemas de imagen corporal; es así como aquellos pacientes que tengan altos niveles de alteración de la imagen corporal y presenten un estilo de Afrontamiento activo, serán más propensos a someterse a cirugías estéticas. Sin embargo, el estilo de Afrontamiento como factor único no es predictor del éxito de la cirugía (Callaghan, 2011).
Este creciente deseo de las personas de transformar el cuerpo conlleva a un incremento de riesgo, debido a las complicaciones médicas derivadas del peligro normal de cualquier procedimiento de esta índole, por lo que cada vez es más urgente generar procesos de valoración psicológica que permitan identificar las variables implicadas (Alejo, 2013).
Diferentes estudios precisan diversos factores psicológicos que influyen en las CP. Sin embargo, la literatura y evidencia son escasas y dispersas al respecto, por lo que se hace necesario continuar investigando otros factores que influyen en estas cirugías, considerando su aumento vertiginoso en las últimas décadas.
Conflicto de Intereses
Autor(es) no declaran conflictos de interés en el presente trabajo.
Recibido el 04 de julio 2017, aceptado para publicación el 28 de julio 2017.
Correspondencia a:
Ps. Alejandra Rodríguez Alvarado. Unidad de Dolor Crónico Clínica Kennedy. Santiago. Chile.
E-mail: alejandrarodri2000@yahoo.com
Referencias Bibliográficas
(1) Alejo, I, Londoño, C., Cabarcas, K., Arenas, A., Cortés, A., González, S., Mayorga, M., Medina, M. (2013). Ansiedad, depresión, afrontamiento y TCA como predictores de cirugías plásticas cosméticas. Suma psicológica. 20, (2), 251 – 261.
(2) Alfaro, H. & Ramos, A. (2016). Manejo de Hernias de Disco Lumbar mediante Nucleopastía endoscópica con radio frecuencia. Coluna/Columna. 15, (1), 36-39.
(3) Alonso, J. (2005). Programa de preparación psicológica en Cirugía Infantil programada. Revista Profesional Española de Terapia Cognitivo Conductual. 56-70.
(4) Aldwin, C. M. (1994). Stress, coping, and development: An integrative perspective. New York: Guilford Press
(5) Arias, J., Giner, J., & Balibrea, J. L. (2004). Hemorragia y hemostasia quirúrgicas. Propedéutica Quirúrgica: Preoperatorio, Operatorio, Postoperatorio. Madrid: Editorial Tébar, 325-339
(6) Bandura, A. (2004). Health Promotion by Social Cognitive Meas. Health, Education and Behavior. 31 (2), 143-164.
(7) Baum, A., Fleming, R., & Singer, J. E. (1983). Coping with victimization by technological disaster. Journal of Social Issues, 39 (2), 117-138.
(8) Bilbao Ramírez, R. (2016). Bypass del cuerpo simbólico: algunas consideraciones psicológicas de las cirugías bariátriacas en obesidad mórbida. Psicoperspectivas, 15 (2), 5-15.
(9) Bocchieri, L; Meana, M. & Fisher, B. (2002). A review of psychosocial outcomes of surgery for morbid obesity. Journal of Psychosomatic Research, 52 (3), 155-165.
(10) Boersma, K. et al. (2004). Lowering fear-avoidance and enhancing function through exposure in vivo. A multiple baseline study across six patients with back pain. Pain 108. 8–16.
(11) Borrell-Carrió, F, et al. (2004). The Biopsychosocial Model 25 Years Later: Principles,
Practice, and Scientific Inquiry. Annals of Family Medicine. 2, (6), 576-82.
(12) Bostick, G., Carroll, L., Brown, C., Harley, D., Gross, D. (2013). Predictive capacity of pain beliefs and catastrophizing in Whiplash Associated Disorder. Injury, International Journal of the Care of the Injured, N° 44, Pp. 1465-1471.
(13) Bush, E., Rye, M., Brant, C., Emery, E., Pargament, K. & Riessinger, C. (1999). Religious coping with chronic pain. Applied Psychophysiology and Biofeedback, 24 (4). 249 – 260.
(14) Cabarcas, K., & Londoño, C. (2014). Afrontamiento, optimismo/pesimismo, imagen corporal y riesgo de TCA como predictores psicosociales de la aceptación de cirugías plásticas cosméticas. Psicología y salud.
(15) Callaghan, G., Lopez, A., Wong, L., Northcross, J. y Anderson, K. (2011). Predicting consideration of cosmetic surgery in a college population: A continuum of body image disturbance and the importance of coping strategies. Body image. (8), 267 – 274.
(16) Carrero, M. (2009). Importancia en la detección de Trastorno Dismórfico y Depresión
antes de someterse a un procedimiento estético electivo. MedUNAB, 12, 46-52.
(17) Carapia. A, Mejías. G, Nacif. L y Hernández. N. (2011). Efecto de la intervención psicológica sobre la ansiedad preoperatoria. Revista Mexicana de Anestesiología, 34, 260 –
263. Extraído de www.medigraphic.org.mx., el 20 de enero de 2017.
(18) Castillero, Y. (2007). Intervención psicológica en cirugía cardiaca. Avances en Psicología Latinoamericana. 25 (1). 52 – 63.
(19) Castillero, Y. & Valdés, L. (2002). Valoración y tratamiento de los trastornos del sueño en pacientes sometidos a estudios invasivos y/o cirugía mayor. Revista Cubana de Psicología, N° 19 (3).
(20) Cazáres de León, F, Vinaccia, S, Quiceno, J & Montoya, B. (2016). Preparación psicológica para la intervención quirúrgica: revisión sistemática de la literatura. Psychologia: Avances de la Disciplina, 10 (2). 73 – 85.
(21) Csendes, A. (2015). Número total de operaciones de patología digestiva alta en Chile año 2011. Revista Chilena de Cirugía, 67 (1). 61-64.
(22) Conradt M., Dierk JM., Schlumberger P., Rauh E., Hebebrand J., Rief W. (2008). What copes well? Obesity-related coping ans its associations with shame, guilt and weight loss. J Clin Psychol. 64 (10). 1129-1144.
(23) Coyne, J. C., Aldwin, C., & Lazarus, R. S. (1981). Depression and coping in stressful episodes. Journal of abnormal psychology, 90 (5), 439.
(24) Chen, Y; Derby, L. (2004). Descompresión discal percutánea en el tratamiento del dolor discal crónico. Orthop Clin North Am (ed. esp.).4. 67-76
(25) Chesney, M. A., Neilands, T. B., Chambers, D. B., Taylor, J. M., & Folkman, S. (2006). A validity and reliability study of the coping self‐efficacy scale. British journal of health psychology, 11 (3), 421-437.
(26) Departamento de Estadísticas e Información de Salud DEIS (2017). Intervenciones quirúrgicas totales, según tipo de intervención, por región y servicio de salud, SNSS, 2011.
(27) De la Viuda Súarez, M. (2016). Análisis de variables psicológicas en un grupo de pacientes candidatos a cirugía bariatrica. Revista de la Sociedad Española de Cirugía Bariátrica y Metabólica, 6, No. 2. 1014-1023.
(28) Ellis, A. (1962). Reason and emotion in psychotherapy.
(29) Encuesta Nacional de Salud (ENS) Chile. (2009-2010). Ministerio de Salud, Gobierno de Chile. Tomo del I al IV.
(30) Engel, G.L. (1977). The need for new medical model: A challenge for biomedicine. Science, 196, 129-136.
(31) Espinoza R, Danilla S, Valdés F, San Francisco I, Llanos O. (2005). Evaluación de los Programas de Formación en Cirugía General. Encuesta a los alumnos de postítulo. RevMéd Chile, 137: 940-5.
(32) Hernández, J. y Moreno, E. (1985). Epidemiología del dolor lumbar en pacientes de un
policlínico general de Santiago. Chile. Bol. Oficina Saint Panam, 98, 53-8.
(33) INE (2015). Compendio Estadístico 2015. Instituto Nacional de Estadísticas, Chile.
(34) Feixas, G., & Saldivar-Maldonado, P. (2010). Eficacia de la intervención psicológica en la reducción de la ansiedad pacientes quirúrgicos de banda gástrica ajustable. Boletín de Psicología, 99, 71-87.
(35) Figura A, Anhis A, Stengel A, Hofmann T, Elbelt U, Ordemann J, et al. (2015). Determinants of Weight Loss following Laparoscopic Sleeve Gastrectomy: The Role of Psychological Burden, Coping Style, and Motivation to Undergo Surgery. J Obes.
(36) Folkman, S., Lazarus, R., Dunkel – Schetter, C., DeLongis, A., Gruen, R. (1986). Dynamics of a stressful encounter: cognitive appraisal, coping, and encounter outcomes. Journal of Personality and Social Psychology, 50 (5). 992 – 1003.
(37) Folkman, S. (1997). Positive psychological state and coping with severe stress. Social Sciencie and Medicine, 45. 1207 – 1221.
(38) Folkman, S y Moskowitz, J. (2000). Positive affect and the other side of coping. American Psychology, 55 (6), 647 – 654.
(39) Forero, F., Bernal, G., y Restrepo, M. (2005). Propiedades psicométricas de la escala de ajuste mental al cáncer (MAC) en una muestra de pacientes colombianos. Avances en Medición, 3, 135 – 152.
(40) Galilea, E. (1991). Síndrome del dolor lumbar. En: Normas Técnicas de Atención Médica, Hospital del Trabajador. Santiago. Asociación Chilena de Seguridad.
(41) Galilea, E. & Gloger, S. (1985). Síndrome de dolor lumbar. Revista Chilena de Ortopedia y Traumatología. 26, 134 -7.
(42) García, C. (2009). Endoscopia lumbar póstero lateral con sistema YESS – reporte preliminar. Coluna/Columna. 8 (2). 192-196.
(43) García, P. Antón, V & Martínez, R. (2016). Tratamiento Cognitivo-Conductual de un Trastorno por Atracón en una Adolescente Tardía con Obesidad Mórbida. Revista de Psicología Clínica con Niños y Adolescentes, 3, (1), 67-74.
(44) Gaviria, A., Vinaccia, S., Quiceno, J., Martínez, K., Yépez, M., Echevarría, C., Contreras, F., & Pineda, R. (2006). Rasgos de personalidad, estrategias de afrontamiento y dolor en pacientes con diagnóstico de fibromialgia. Psicología y Salud, Vol. 16 (2), 129 – 138.
(45) Giacomante, E.-Mejía,A.(1998). Estrés quirúrgico y ansiedad. Recuperado en Internet el 22 de noviembre del 2007. Disponible en página: http://www.gador.com.ar/iyd/ ansie2/ quiru.htm.
(46) Giacomantone E, Mejía A (1999). Estrés preoperatorio y riesgo quirúrgico: El impacto emocional de la cirugía. México: Paidós.
(47) Giraldo, D., y Chata, E. (2015). Asociación colombiana de Psiquiatría. Obtenido de http:// psiquiatria.org.co/web/publicaciones/cuadernos-de-psiquiatria-enlace/numero11/articulo- principal/aspectos-psicologicos-del-paciente-quirurgico/.
(48) González, C. (2016). Estudio Psicológico Prospectivo y Longitudinal de Pacientes con Obesidad Mórbida. Análisis de Variables Psicológicas Intervinientes en el Pre - Operatorio de Cirugía Bariátrica (Tesis doctoral). Universidad de Cantabria, Santander.
(49) Grabois, M. (2005). Management of chronic low back pain. American journal of physical medicine & rehabilitation, 84 (3), S29-S41.
(50) Guic, E; Castillo, J; Krause, M. (2001). Procesos cognitivos-afectivos en pacientes con Lumbago Crónico: Un estudio exploratorio. Revista PSYKHE, 10, (1), 115-128.
(51) Guic, E et al. (2002). Contribución de factores psicosociales a la cronicidad del dolor lumbar. Revista Médica de Chile, 130, (12) ,1411-1418.
(52) Guic, E, Puga, I, Robles, I. (2002b). Estrategias de afrontamiento en pacientes con lumbago crónico. Revista PSYKHE, 11, (1), 159-166.
(53) Holahan, C. H. J. y Moss, RH 1985. Life Stress and Health; Personality, Coping, and Family Support in Stress Resistance. J. Of Personality and Social Psichology, 4 (3), 739-747.
(54) Holahan, C. J., & Moos, R. H. (1987). Personal and contextual determinants of coping strategies. Journal of personality and social psychology, 52 (5), 946.
(55) Holahan, C. J., & Moos, R. H. (1990). Life stressors, resistance factors, and improved psychological functioning: An extension of the stress resistance paradigm. Journal of personality and social psychology, 58 (5), 909.
(56) Hill, R. (1958). Generic Features of Families under Stress. Social Casework, 39. 139- 150.
(57) Kauak, K. (2010). Cirugía plástica post cirugía bariátrica. Revista Médica Clínica Las Condes. 21. (1), 113-119.
(58) Kosek, E. y Hansson, P. (1997). Modulatory influence on somatosensory perception from vibration and heterotopic noxious conditioning stimulation (HNCS) in fibromyalgia patients and healthy subjects. Pain, 70, 41-51.
(59) Laguado, E., Yaruro, K., Hernández, E. (2015) El Cuidado de Enfermería ante los Procesos Quirúrgicos Estéticos. Revista Enfermería Global, 40. 362-374.
(60) Lazarus, R. S. (1966). Psychological stress and the coping process.
(61) Lazarus, R. S., Averill, J. R., & Opton, E. M. (1974). The psychology of coping: Issues of research and assessment. Coping and adaptation, 249-315.
(62) Lazarus, R.S. y Folkman, S. (1984). Stress, appraisal and coping. New York: Springer.
(63) Lazarus, R. S. (1996). The role of coping in the emotions and how coping changes over the life course. Handbook of emotion, adult development, and aging, 289-306.
(64) Lazarus & Folkman, (1986). Estrés y Procesos Cognitivos. Barcelona: Editorial Martínez Roca.
(65) Lazarus, R. S., & Folkman, S. (1987). Transactional theory and research on emotions and coping. European Journal of personality, 1 (3), 141-169.
(66) Lazarus R. S. (2000). Toward better research on stress and coping. American Psychologist, 55, 665-73.
(67) León. J., Medina. S., Cantero. F., Rueda. S & Arvagues, M. (2000). Diseño, aplicación y evaluación de preparación psicosocial para la cirugía. Revista de Psicología de la Salud, 12 (2), 15 – 52.
(68) López, A; Gómez, L y Ruiz, G. (2009). Trastorno de estrés postraumático y dolor crónico: nexos entre psico y patología. Escritos de Psicología. 3, (1). Extraído el 06 de junio del 2015 en <http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1989-38092009000300002&ln g=es&nrm=iso>. ISSN 1989-3809.
(69) López – Roig. S., Pastor. A., Rodríguez. S y Belmonte. J. (1991). Ansiedad y cirugía. Un estudio con pacientes oftalmológicos. Revista de Psicología General y Aplicada, 44 (1), 87 – 94.
(70) MCCarthy, A. M., Kleiber, C., Hanrahan, K., Zimmerman, M.B., Westhus, N., y Allen,
S. (2010). Factors explaning childrens responses to intravenous needle insertions. Nursery Research, 59 (6), 407 – 416.
(71) McCrae, R. R., & Costa, P. T. (1986). Personality, coping, and coping effectiveness in an adult sample. Journal of personality, 54 (2), 385-404.
(72) McCrae, R. R., & John, O. P. (1992). An introduction to the five‐factor model and its
applications. Journal of Personality, 60 (2), 175-215.
(73) Madrigal, I., Moreno, J., Rubio, A., Ibáñez, A., López, J., y Martínez, L. (2005). Respuestas al estrés prequirúrgico en la cirugía sin ingresos: efectos sobre las poblaciones linfocitarias de un procedimiento de profilaxis quirúrgica. Revista Española de Anestesiología, Reanimación y Terapéutica del Dolor, 52 (2), 383 – 388.
(74) Matus, C. et al. (2003). Imagenología del dolor lumbar. Revista Chilena de Radiología. 9 (2). 62-69.
(75) Mayer HM. (1994). Spine update. Percutaneous lumbar disc surgery. Spine. 19 (23). 2719-23.
(76) Melzack, R. (2000). Del umbral a la Neuromatriz. Extraído el 10 de enero del 2015 en http://revista.sedolor .es/pdf/2000_03_04.pdf
(77) Melzack, R (2001). Pain and the Neuromatrix in the Brain. Journal of Dental Education. 65, (12)
(78) Mensorio, M. Costa-Júnior, Á. (2016). Intervención en Psicología a Candidatos de Cirugía Bariátrica en un Hospital Público de Brasil. Revista Perú Med. Exp. Salud Pública, 120-127.
(79) Miranda, J.P et al. (2013). Revisión sistemática: Epidemiología del dolor crónico no oncológico en Chile. Revista El Dolor, 59. 10-17.
(80) Miró. J y Raich. R. (1998). Cirugía, estrés y estrategias de afrontamiento: un análisis exploratorio. Anuario de Psicología, 29, (3), 73 – 87.
(81) Moix, J. (1994). Emoción y cirugía. Anales de Psicología, 10 (2).167 – 175.
(82) Moix, J. (1996). Ansiedad, dolor y recuperación postquirúrgica. Cirugía Española, 60. 337-338.
(83) Moix J. (1997). Evaluación de la ansiedad en la antesala del quirófano. Medicina Clínica. 108, 157-158.
(84) Moix, J y Kovacs, F (2009). Manual del dolor: Tratamiento cognitivo conductual del dolor crónico. Barcelona. Paidós.
(85) Morris, G.B. (1998). Changing people from Tender-Minded to Tough-Minded: A pathway for dealing with chronic pain. En S. Klarreich (Ed.). Handbook of organizational Health Psychology. Programs to make the workplace healthier. California. PsychosocialPress. 139-155.
(86) Moseley, GL. (2012). Targeting Cortical Representations in the Treatment of Chronic Pain. Neurorehabilitation and Neural Repair. 26, Issue 6, 646 – 652.
(87) Moskowitz, J., Shmueli – Blumger, D., Acree, M. y Folkman, S. (2012). Positive affect in the midst of distress: implications for role functioning. J Community Appl Soc Psychol, 22 (6) 502 – 518.
(88) Muñoz, C et al. (2012). Factores de riesgo ergonómico y su relación con el dolor musculoesquelético de columna vertebral: basado en la primera encuesta nacional de condiciones de empleo, equidad, trabajo, salud y calidad de vida de los trabajadores y trabajadoras en Chile (ENETS) 2009-2010. Revista de Medicina y Seguridad del trabajo. 58, (228).194-204.
(89) Nava. C., Ollua. P., Zaira. C. & Soria. R. (2010). Inventario de estrategias de afrontamiento: una replicación. Psicología y salud, 20, 213 – 220.
(90) Nazar, C y cols. (2014). Cirugía plástica y sus complicaciones: ¿En qué debemos fijarnos?
Rev. Chilena de Cirugía. 66 (6). 603-613.
(91) Nieto, I & Nieto, A. (2014). Epiduroscopia (interventional endoscopy spinal surgery). Procedimiento endoscópico quirúrgico espinal. Rev. Soc. Esp. Dolor. 21 (5). 281-293.
(92) Ollendick, T., King, N., & Yule, W. (1994). International Hanbook of phobic and anxietydisorders in children and adolescent. New York: Plenum Press.
(93) OMS, (2016). Boletín de la Organización Mundial de la Salud. Ginebra, 1 de marzo de 2016, http://www.who.int/bulletin/volumes/94/3/es/index.html.
(94) Ortega J, Fernandez-Canet R, Alvarez-Valdeita S, Cassinello N, Baguena-Puigcerver M. (2012). Predictors of psychological symptoms in morbidly obese patients after gastric bypass surgery. Surg Obes Relat. 8 (6): 770-6.
(95) Ortega. A. y Salanova. M. (2016). Evolución de los modelos sobre el afrontamiento del estrés: hacia el coping positivo. Agora de salut, III, 285 – 293.
(96) Padrón, R (2009). Aspectos médico-legales y bioéticos de la cirugía instrumentada de la columna lumbar degenerativa. Implicaciones en el manejo del dolor crónico. Rev. Soc. Esp.
Dolor. 16 (7). 410-414
(97) Pargament, K., Ensing, D., Falgout, K., Olsen, H., Reilly, B., Van Haitsma, K. & Warren,
R. (1990). God help me (I): Religious coping efforts as predictors of the outcomes to significant
negative life events. American Journal of Community Psychology, 18 (6). 793 – 824.
(98) Pargament, K., Olsen, H., Reilly, B., Falgout, K., Ensing, D., & Van Haitsma, K. (1992). Godhel me (II): the relationship of religious orientations to religious coping with negative life events. Journal for the Scientific Study of Religion, 31 (4). 504 – 513.
(99) Pargament, K. I., Smith, B. W., Koenig, H. G., & Perez, L. (1998). Patterns of positive and negative religious coping with major life stressors. Journal for the scientific study of religion, 710-724.
(100) Pargament, K., Tarakeshwar, N., Ellison, C., & Wulff, K. (2001). Religious coping among the religious: the relationships between religious coping and well – being in national samples of presbyterianclergy, elders, and members. Journal for the Scientific Study of Religion, 40 (3), 497 – 513.
(101) Pargament, K., Feuille, M., & Burdzy, D. (2011). The brief RCOPE: current psychometric status of a short measure of religious coping. Religion. 2, 51 – 76.
(102) Parrilla, P. y Landa, J. (2010). Cirugía AEC. Asociación Española de Cirujanos. 2ª Edición. Ed: Panamericana.
(103) Paris. L. y Omar. A. (2009). Estrategias de afrontamiento del estrés como potenciadoras de bienestar. Psicología y salud, 19 (2), 167 – 175.
(104) Puhl R, & Brownell KD. (2003). Ways of coping with obesity stigma: review and conceptual analysis. Eat Behav. 4 (1): 53-78.
(105) Queraltó, J. (1994). Emoción y cirugía. Anales de Psicología, 167-175.
(106) Quiceno, J. y Vinaccia, S. (2013). Resiliencia, percepción de enfermedad, creencia y afrontamiento espiritual religioso y calidad de vida relacionada con salud en pacientes con diagnóstico de artritis reumatoide. Psicología desde el Caribe, Vol. 30 (3), 591 – 619.
(107) Rankin, M., Borah, G., Perry, A., Wey, P. (1998). Quality-of-life outcomes after cosmetic surgery. Plastic ans reconstructive Surgery. 102, (6), 2139 - 2134
(108) Remor, E., Amorós, M., y Carrobles, J. A. (2010). Eficacia de un programa manualizado de intervención en grupo para la potencialización de las fortalezas y recursos psicológicos. Anales de Psicología, 26 (1), 49 – 57.
(109) Rodríguez, A (2014). Revisión de factores psicológicos y estrategias para el manejo del dolor crónico lumbar desde diferentes Modelos Teóricos. Rev. El Dolor 62. 24 -34.
(110) Rojas, C.; Brante, M.; Miranda, E.; Pérez-Luco, R. (2011). Descripción de manifestaciones ansiosas, depresivas y autoconcepto en pacientes obesos mórbidos, sometidos a cirugía bariátrica. Revista Médica de Chile, 139, 571-578. http://dx.doi.org/10.4067/S0034- 98872011000500002
(111) Rosales, M. et al. (2014). Dolor Crónico: el rol de la terapia cognitivo conductual en el tratamiento combinado. VI Congreso Internacional de Investigación y Práctica Profesional en Psicología. XXI Jornadas de Investigación. Décimo Encuentro de Investigadores en Psicología del MERCOSUR. Facultad de Psicología - Universidad de Buenos Aires, Argentina.
(112) Sandín, B., & Chorot, P. (2003). Cuestionario de Afrontamiento del Estrés (CAE): Desarrollo y validación preliminar. Revista de psicopatología y psicología clínica, 8 (1), 39-53.
(113) Santos, PLS. (2010). Efeitos de intervenção interdisciplinar em grupo para pessoas com diagnóstico de sobrepeso ou obesidade [tesis para maestría]. Brasil: Departamento de Psicologia Escolar e do Desenvolvimento. Universidad de Brasilia.
(114) Scheier, M. F., & Carver, C. S. (1985). Optimism, coping, and health: assessment and implications of generalized outcome expectancies. Health psychology, 4 (3), 219.
(115) Scheier, M. F., Weintraub, J. K., & Carver, C. S. (1986). Coping with stress: divergent strategies of optimists and pessimists. Journal of personality and social psychology, 51 (6), 1257.
(116) Strack, S., & Feifel, H. (1996). Age differences, coping and the adult life span.
(117) Sierra, M. Vite, A. & Torres, M. (2014). Intervención Cognitivo- Conductual Grupal Para Pérdida de Peso y Calidad de Vida en Pacientes Candidatos a Cirugía Bariátrica. Acta Colombiana de Psicología. 17, (1), 25-34.
(118) Törestad, B., Magnusson, D., & Oláh, A. (1990). Coping, control, and experience of anxiety: An interactional perspective. Anxiety Research, 3(1), 1-16.
(119) Taylor, S. E., Pham, L. B., Rivkin, I. D., & Armor, D. A. (1998). Harnessing the imagination: Mental simulation, self-regulation, and coping. American psychologist, 53 (4), 429.
(120) Taylor, S. E., & Armor, D. A. (1996). Positive illusions and coping with adversity. Journal of personality, 64 (4), 873-898.
(121) Vallejo, M. (2005). Tratamiento psicológico del dolor crónico. Boletín de Psicología, 84. 41-58. Universidad Nacional de Madrid, España. Extraído el 10 de Enero del 2015 en http:// www.uv.es/seoane/boletin/previos/N84-4.pdf.
(122) Vallejo, M. (2008). Perspectivas en el estudio y tratamiento psicológico del dolor crónico. Clínica y Salud, Vol. 19, (3), 417-430, Madrid, España. Extraído el 10 de Enero del 2015 en http://bscw.rediris.es/pub/nj_bscw.cgi/d4417584/Vallejo-Perspectivas_estudio_tratamiento_ dolor_cronico.pdf
(123) Van der Zee, K., Buunk, B., Sanderman, R., Botke, G., & Van Den Bergh, F. (2000). Social comparison and coping with cancer treatment. Personality and Individual differences, 28 (1), 17-34.
(124) Varrassi G, Raffaeli W, Marinangeli F, Ursini ML, Piroli A, Paladini A, et al. (2008). Epidemiology and treatment of pain in Italy: Part I. European Journal of Pain Supplements. 2 (1). 44-6.
(125) Vinaccia, S., Bedoya, L. M., & Valencia, M. (1998). Odontología y psicología disminución de la ansiedad en pacientes sometidos a cirugía odontológica. Revista Latinoamericana de Psicología, 30 (1). 67 – 82.
(126) Vincent, H. K., George, S. Z., Seay, A. N., Vincent, K. R., & Hurley, R. W. (2014). Resistance exercise, disability, and pain catastrophizing in obese adults with back pain. Medicine and science in sports and exercise, 46 (9), 1693.
(127) Vlayen, J & Linton, S. (2000). Fear-avoidance and its consequences in chronic musculoskeletal pain: a state of the art. Pain 85. 317-332.
(128) Weiser, T., Haynes, A., Molina, G., Lipsitz, S., Esquivel, M., Uribe – Leitz, T., Fu, R., Azad, T., Chao, T., Berry, W., & Gawande, A. (2016). Size and distribution of the global volume of surgery in 2012. Bull World Health Organ, 94. 201 – 209.
(129) Weinstein, JN. (2006). United States´ trends and regional variations in lumbar spine surgery: 1992-2003. Spine.31. 2707-14.
(130) Wetsch, W. A., Pircher, I., Lederer, W., Kinzl, J. F., Traweger, C., Heinz-Erian, P., & Benzer, A. (2009). Preoperative stress and anxiety in day-care patients and in patients undergoing fast-track surgery. British journal of anaesthesia, 103(2), 199-205.
(131) Zavarize, S. F., & Muglia Wechsler, S. (2016). Evaluación de las diferencias de género en las estrategias de afrontamiento del dolor lumbar. Acta Colombiana de Psicología, 19(1).
(132) Zavarize, S; Paschoal, M & Wechsler, S. (2016). Effects of physiotherapy associated to virtual games in pain perception and heart rate variability in cases of low back pain. Manual Therapy, Posturology & Rehabilitation Journal. 14, 353-355.







